Vous prenez un antihistaminique pour vos allergies, ou peut-être pour dormir la nuit. Vous ne pensez pas que cela pourrait nuire à votre mémoire. Pourtant, si vous prenez aussi un médicament pour la vessie, une dépression, ou même un somnifère, vous pourriez être en train d’accumuler un risque invisible : la charge anticholinergique cumulative.
Qu’est-ce que la charge anticholinergique cumulative ?
Chaque médicament que vous prenez agit sur votre corps de manière spécifique. Certains bloquent l’acétylcholine, un neurotransmetteur essentiel pour la mémoire, la concentration, la digestion, et même la miction. Ce sont les médicaments anticholinergiques. Ils ne sont pas tous égaux. Certains ont un effet faible, d’autres fort. Le problème n’est pas un seul médicament, mais la somme de tous ceux que vous prenez ensemble.
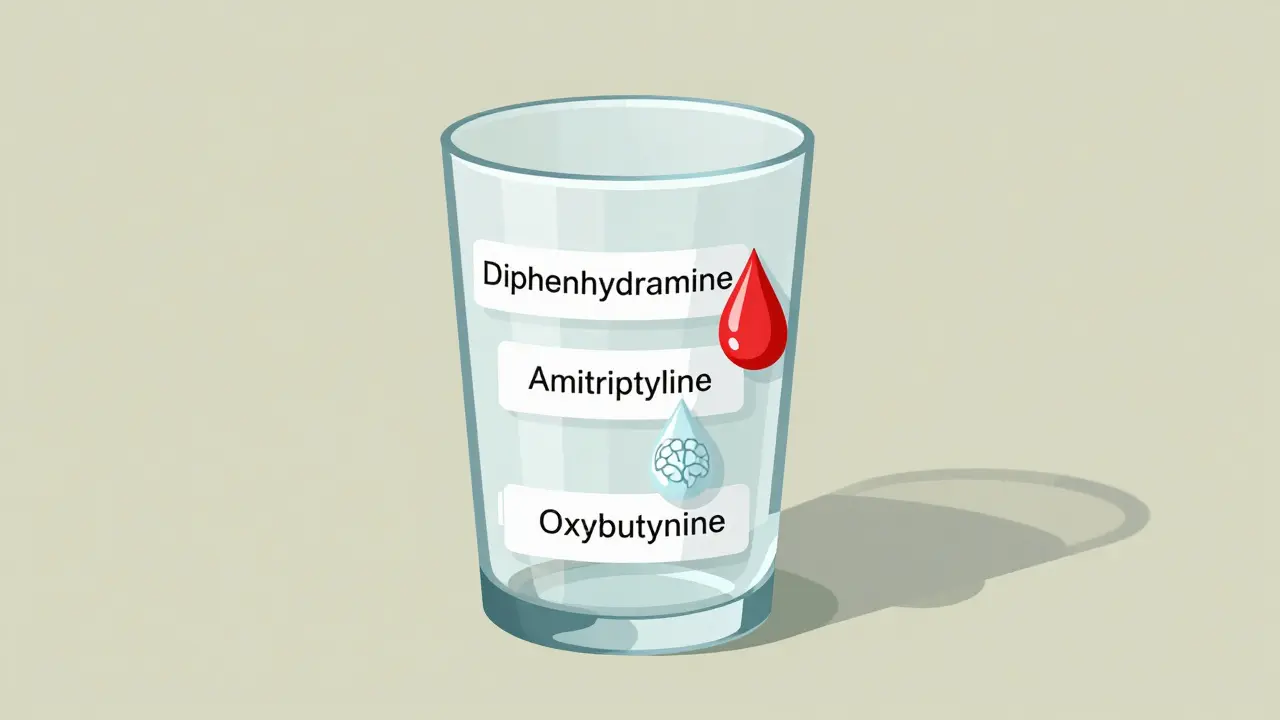
Imaginez que chaque médicament ajoute une goutte d’eau à un verre. Une goutte, ça ne déborde pas. Deux, trois, cinq gouttes ? Le verre finit par déborder. C’est ce qu’on appelle la charge anticholinergique cumulative. Quand elle dépasse un certain seuil - généralement un score de 3 sur l’échelle ACB (Anti-Cholinergic Burden) - les risques augmentent brusquement : confusion, perte de mémoire, chutes, rétention urinaire, et même une augmentation du risque de démence.
Les antihistaminiques : les coupables invisibles
Les antihistaminiques de première génération sont les grands oubliés de cette histoire. Ceux-là mêmes que vous achetez sans ordonnance : la diphenhydramine (Benadryl), la chlorphéniramine, l’hydroxyzine. Ils sont efficaces contre les allergies… et ils sont aussi de puissants anticholinergiques. Leur score ACB est de 2 ou 3 - le plus haut niveau de risque.
Et pourtant, beaucoup les prennent tous les soirs pour dormir. « Ça fait dormir, c’est naturel », pensent-ils. Mais ce n’est pas naturel. C’est un effet secondaire. Et quand vous les combinez avec un antidépresseur comme l’amitriptyline (score ACB 3), un médicament pour la vessie comme l’oxybutynine (score ACB 3), ou un traitement contre la maladie de Parkinson comme le benztropine (score ACB 3), vous atteignez facilement un score de 6 ou 7. C’est une bombe à retardement pour le cerveau.
Une étude publiée dans JAMA Internal Medicine en 2015 a suivi 3 434 personnes pendant 7 ans. Résultat ? Ceux qui avaient pris des anticholinergiques forts pendant plus de trois ans avaient 54 % plus de risques de développer une démence. Et parmi ces médicaments, les antihistaminiques représentaient 28 % de la charge totale.
Les autres médicaments qui ajoutent à la charge
Les antihistaminiques ne sont pas les seuls. Beaucoup de traitements courants ont un effet anticholinergique, souvent ignoré :
- Antidépresseurs tricycliques : amitriptyline, nortriptyline - score ACB 3
- Medicaments pour la vessie hyperactive : oxybutynine, tolterodine - score ACB 3
- Antipsychotiques : olanzapine, quetiapine - score ACB 2 à 3
- Antidouleurs : certains dérivés de la codéine ou du tramadol - score ACB 1 à 2
- Médicaments contre les vertiges : méclozine - score ACB 2
- Anti-nauséeux : dimenhydrinate - score ACB 3
La plupart de ces médicaments sont prescrits pour des raisons légitimes. Mais quand ils s’accumulent, le risque ne se limite plus à une bouche sèche ou à une constipation. Il touche le cerveau. Et souvent, les patients ne font pas le lien entre leur perte de mémoire et les pilules qu’ils prennent depuis des années.

Les antihistaminiques de deuxième génération : une alternative plus sûre
Il existe une solution simple : changer d’antihistaminique. Les antihistaminiques de deuxième génération - comme la loratadine (Claritin), la cetirizine (Zyrtec), ou la fexofénadine (Allegra) - ont un effet anticholinergique très faible ou nul (score ACB 0 ou 1). Ils soulagent les allergies sans vous endormir ni nuire à votre mémoire.
Et pour dormir ? Ne prenez pas de diphenhydramine. Essayez plutôt la mélatonine, ou des techniques de sommeil naturelles : lumière tamisée le soir, pas d’écran une heure avant le coucher, une routine régulière. La mélatonine ne bloque pas l’acétylcholine. Elle régule simplement votre horloge interne.
Une étude de NPS MedicineWise en 2021 a suivi un patient de 72 ans qui prenait trois médicaments anticholinergiques : amitriptyline, oxybutynine et diphenhydramine. Son score ACB était de 5. Après six mois sans ces médicaments, il a retrouvé sa mémoire, ses chutes ont diminué de 75 %, et il a pu arrêter les médicaments pour la vessie. Il ne souffrait pas d’incontinence - il souffrait d’un effet secondaire médicamenteux.
Comment savoir si vous êtes exposé ?
Vous n’avez pas besoin d’un laboratoire pour évaluer votre charge. Voici comment faire vous-même :
- Prenez une liste de tous vos médicaments - y compris les achats sans ordonnance, les compléments, les herbes.
- Cherchez chaque médicament sur l’échelle ACB (disponible en ligne sur des sites comme Anticholinergic Cognitive Burden Scale).
- Additionnez les scores. Si vous dépassez 3, vous êtes dans la zone à risque.
- Parlez-en à votre médecin ou à votre pharmacien. Ne supprimez pas les médicaments tout seul - mais demandez une revue.
La plupart des gens ne savent pas que leur comprimé contre les allergies est un anticholinergique fort. 70 % des médicaments anticholinergiques forts sont en vente libre. Vous les achetez sans vous poser de questions. Et pourtant, ils peuvent changer votre cerveau.
Le vrai coût de la négligence
En 2016, une étude a montré que réduire la charge anticholinergique pouvait diminuer les hospitalisations de 11 à 33 % par an. Pourquoi ? Parce que les chutes, la confusion, les retentions urinaires - tout cela mène à des urgences, des hospitalisations, des soins à long terme.
En France, 1 personne sur 3 de plus de 65 ans prend au moins cinq médicaments par jour. Parmi eux, 20 à 50 % prennent au moins un anticholinergique. Et combien de ces personnes savent qu’elles prennent un médicament qui peut accélérer la perte de mémoire ?
Les directives américaines (Beers Criteria 2023) et européennes (EMA 2019) recommandent désormais d’éviter les antihistaminiques de première génération chez les seniors. Le gouvernement anglais prévoit d’économiser 217 millions d’euros par an en réduisant les hospitalisations liées à ces médicaments. Ce n’est pas une question de mode. C’est une question de santé publique.
Que faire maintenant ?
Vous ne devez pas paniquer. Mais vous devez agir.
- Regardez votre armoire à pharmacie. Cherchez les noms : diphenhydramine, chlorphéniramine, hydroxyzine, dimenhydrinate. Ce sont les coupables.
- Remplacez-les par des antihistaminiques de deuxième génération : loratadine, cetirizine, fexofénadine.
- Si vous prenez un somnifère, demandez à votre médecin si la mélatonine ou des techniques de sommeil peuvent remplacer la diphenhydramine.
- Apportez votre liste de médicaments à votre pharmacien. Demandez-lui : « Est-ce que l’un d’eux peut nuire à ma mémoire ? »
- Si vous êtes soignant pour un proche âgé, observez les signes : confusion soudaine, chutes, difficulté à trouver ses mots, rétention urinaire. Cela pourrait être une réaction médicamenteuse, pas une maladie.
La charge anticholinergique cumulative n’est pas une maladie. C’est un effet secondaire évitable. Et comme tous les effets secondaires évitables, elle devrait être évitée - pas seulement discutée.
Les antihistaminiques sans ordonnance sont-ils dangereux pour les seniors ?
Oui, particulièrement les antihistaminiques de première génération comme la diphenhydramine ou la chlorphéniramine. Même en petite dose, pris quotidiennement pendant plusieurs mois ou années, ils augmentent le risque de confusion, de chutes et de démence. Ils sont souvent utilisés pour dormir, mais leur effet sur le cerveau est bien plus profond qu’un simple somnifère. Les versions de deuxième génération (loratadine, cetirizine) sont bien plus sûres.
Comment savoir si un médicament a un effet anticholinergique ?
Consultez l’échelle ACB (Anti-Cholinergic Burden Scale). Vous pouvez la trouver en ligne sur des sites médicaux comme l’IU Center for Aging Research ou NPS MedicineWise. Si vous ne savez pas comment faire, demandez à votre pharmacien. Il a accès à des outils qui indiquent le score anticholinergique de chaque médicament, même ceux en vente libre.
La mélatonine est-elle une bonne alternative aux antihistaminiques pour dormir ?
Oui, et c’est souvent la meilleure alternative. La mélatonine régule le cycle veille-sommeil sans bloquer l’acétylcholine. Elle n’entraîne pas de confusion, de sécheresse de la bouche ni de rétention urinaire. Elle est particulièrement efficace pour les seniors qui ont un décalage de rythme circadien. Elle ne crée pas de dépendance, contrairement aux antihistaminiques ou aux benzodiazépines.
Quel est le seuil dangereux de charge anticholinergique ?
Un score cumulé de 3 ou plus sur l’échelle ACB est considéré comme à haut risque chez les personnes de plus de 50-65 ans. À ce niveau, les risques de perte de mémoire, de chutes et d’hospitalisation augmentent de manière significative. Certains patients avec un score de 4 ou 5 présentent des symptômes proches de la démence, qui disparaissent après l’arrêt des médicaments.
Est-ce que les études prouvent vraiment que les anticholinergiques causent la démence ?
Les études observatoires - comme celle de 2015 publiée dans JAMA Internal Medicine - montrent un lien clair entre une exposition prolongée aux anticholinergiques forts et une augmentation du risque de démence. Il n’y a pas encore d’essai contrôlé randomisé (le « gold standard »), car il serait éthiquement impossible de donner des médicaments dangereux à des personnes pendant des années. Mais les données sont suffisamment fortes pour que les autorités sanitaires (FDA, EMA, American Geriatrics Society) recommandent de les éviter chez les seniors.
Marie Linne von Berg
9 01 26 / 00:18Je viens de vérifier ma pharmacie... et j'ai trouvé de la diphenhydramine dans mon tiroir depuis 2 ans 😳 J'ai toujours cru que c'était "naturel" pour dormir... Merci pour ce réveil ! Je vais changer pour de la cetirizine dès demain ! 🙏💤
Danielle Bowern
10 01 26 / 03:33Mon papa a commencé à se perdre dans les mots l'année dernière... on a cru que c'était la mémoire qui lâchait... mais il prenait amitriptyline + oxybutynine + un somnifère à base de diphenhydramine... on a arrêté tout ça en douceur avec son médecin... et il s'est remis comme avant... c'est fou ce qu'on peut ignorer... ❤️
James Fitzalan
10 01 26 / 16:28Alors là je vous dis : c'est une vaste conspiration des labos ! Les antihistaminiques de 2e génération coûtent 3 fois plus cher... donc ils veulent qu'on continue avec les anciens... et les seniors ? Ils sont des vaches à lait pour les EHPAD ! Je vous le dis : c'est du business, pas de la santé ! 🤡
Jean-Pierre Vanfürt
10 01 26 / 19:09Vous avez vu le titre ? "Charge anticholinergique cumulative"... c'est du jargon pour faire peur. Le cerveau humain est plus résistant que vous pensez. Et si c'était juste le vieillissement normal ? Vous savez combien de gens prennent des trucs comme la mélatonine et se retrouvent avec des hallucinations ? Personne n'en parle !
Mathieu MARCINKIEWICZ
11 01 26 / 00:29je viens de regarder ma liste de meds et j'ai 3 trucs qui font 3 sur l'ACB... j'étais pas au courant... j'ai juste pris ce qu'on m'a donné... merci pour ce post... j'ai déjà pris rdv avec mon pharmacien demain matin... j'espère que ça va aider ma mémoire... j'ai oublié mon mot de passe hier... 😅
André Dellara
12 01 26 / 09:21Je tiens à féliciter l'auteur de ce post pour la rigueur scientifique, la clarté pédagogique et la pertinence des références. Cette information, bien que cruciale, reste malheureusement sous-estimée dans les pratiques cliniques courantes. Je recommande vivement cette lecture à tous mes collègues en médecine générale, ainsi qu'aux patients âgés que je suis. La prévention est, à mon sens, la pierre angulaire de la santé publique du XXIe siècle.
Jacque Meredith
12 01 26 / 13:11Si vous prenez des médicaments comme ça, vous méritez ce qui vous arrive. Personne ne vous a forcé à prendre 5 pilules par jour. Vous avez les yeux. Vous avez Google. Vous avez un pharmacien. Arrêtez de vous plaindre et prenez vos responsabilités.
Yannick Lebert
12 01 26 / 15:11Ben oui, et moi je prends de la diphenhydramine pour les allergies... mais j'ai aussi un truc pour la pression... et un anti-inflam... et un truc pour le coeur... et une vitamine D... et un truc pour les gaz... et un truc pour le stress... et un truc pour la peau... et un truc pour les jambes lourdes... et un truc pour dormir... et un truc pour... bon j'arrête... je vais me faire un café et j'oublie tout ça 😴
Claire Macario
13 01 26 / 21:53Il y a quelque chose de profondément troublant dans la manière dont notre société traite la santé comme une série de composants interchangeables. On ajoute un médicament pour un symptôme, puis un autre pour l'effet secondaire, puis un autre pour l'effet secondaire de l'effet secondaire... Et on oublie que le corps n'est pas une machine, mais un écosystème vivant. Peut-être que la question n'est pas "quel médicament prendre" mais "pourquoi ce déséquilibre est apparu" ?
ninon roy
15 01 26 / 09:01je viens de me rendre compte que j'ai pris de la chlorphéniramine pendant 10 ans pour dormir... j'ai 62 ans... j'ai toujours cru que c'était normal d'être un peu perdu le matin... mais maintenant je vois... j'ai honte de ne pas avoir cherché plus tôt
Frédéric Nolet
17 01 26 / 08:29Mon papy a arrêté ses trucs anticholinergiques et il a recommencé à raconter ses histoires de guerre comme avant... il a même retrouvé son ancien téléphone... il le cherchait depuis 3 ans... j'ai pleuré... merci pour ce post
Charles Goyer
18 01 26 / 01:53Je trouve ça drôle que les gens paniquent pour un score ACB... mais ils ne font rien pour réduire leur stress, leur manque de sommeil, leur alimentation sucrée... et pourtant, c'est ça qui détruit vraiment le cerveau. Le médicament est un symptôme, pas la cause. Mais bon, c'est plus facile de blâmer un comprimé que de changer sa vie.