Les noms de médicaments qui se ressemblent visuellement ou sonoriquement représentent une menace réelle pour la sécurité des patients. Chaque année, des milliers d’erreurs de prescription surviennent simplement parce qu’un médicament a été confondu avec un autre. Par exemple, hydroCODONE et hydroHYDRALAZINE peuvent sembler proches à première vue, mais l’un est un analgésique, l’autre un vasodilatateur. Une erreur de ce type peut entraîner des complications graves, voire mortelles.
Qu’est-ce que les noms ressemblants (LASA) ?
Le terme LASA signifie « Look-Alike and Sound-Alike » - c’est-à-dire des médicaments qui se ressemblent à l’écrit ou à l’oral. L’Institut pour les pratiques de médication sûre (ISMP) estime que près d’un quart de toutes les erreurs médicamenteuses signalées sont dues à cette confusion. En 2023, l’US Pharmacopeia a recensé plus de 3 000 paires de noms de médicaments à risque. Parmi elles, certaines sont particulièrement dangereuses : vinBLAStine et vinCRIStine, CISplatin et CARBOplatin, ou encore doXEPamine et doBUTamine. Ces noms partent souvent les mêmes racines, mais les différences sont cruciales.
La technique de la lettre majuscule (Tall Man Lettering)
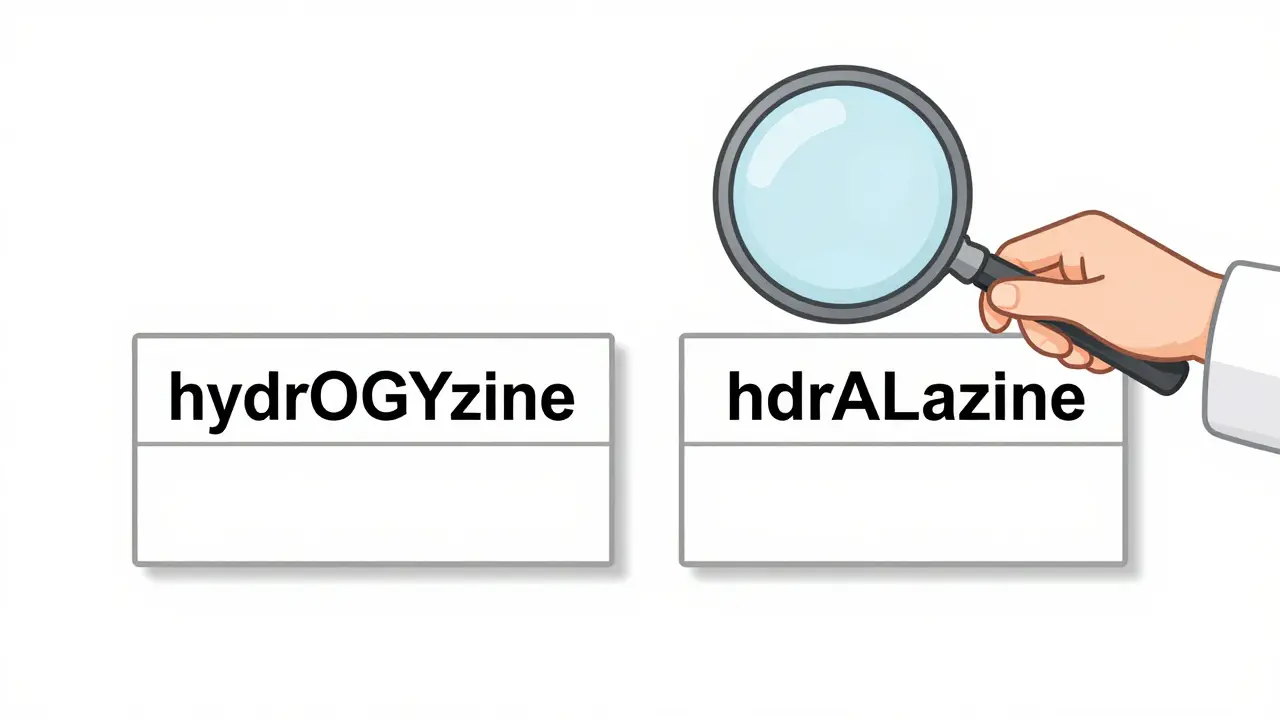
La méthode la plus répandue pour éviter cette confusion est la tall man lettering (TML), ou lettre majuscule. Elle consiste à écrire en majuscules les lettres qui différencient deux noms similaires. Par exemple : hydrOXYzine contre hydrALAzine. Cette technique a été développée par la FDA en collaboration avec l’ISMP et l’Institut pour l’amélioration des soins de santé. Des études montrent qu’elle réduit les erreurs visuelles de 32 %. La FDA recommande de mettre en majuscule 2 à 4 lettres, en partant de la gauche du mot, là où le cerveau les repère en premier.
Les règles de mise en forme sont strictes : la partie en majuscule doit être clairement visible, avec une taille de police minimale de 12 points. Le contraste entre le texte et l’arrière-plan doit être d’au moins 4,5:1 pour être lisible par tous, y compris les personnes ayant une vue affaiblie. Ces normes sont désormais intégrées aux exigences du Joint Commission pour la sécurité des patients.
Comment les systèmes électroniques aident à prévenir les erreurs
Les dossiers médicaux électroniques (DME) jouent un rôle clé. Depuis 2019, l’Office du coordinateur national pour la santé informatisée exige que deux noms ressemblants ne s’affichent jamais l’un à côté de l’autre dans les listes déroulantes. Si un médecin cherche « val », il ne verra pas simultanément valACYclovir et valGANciclovir. Cette simple modification a réduit les erreurs de sélection de 41 %.
De plus, les systèmes exigent que l’utilisateur saisisse au moins cinq lettres pour lancer une recherche. Cela élimine les listes trop longues où les noms semblables se mélangent. Une étude de l’Anesthesia Patient Safety Foundation a montré que cette règle réduit les listes d’options par 68 %. Cela force le prescripteur à être plus précis et à vérifier le nom complet.
Les autres outils efficaces : couleurs, codes-barres et alertes
La TML seule n’est pas suffisante. Une étude publiée dans le Journal of Patient Safety en 2022 a montré que combiner la lettre majuscule avec une différenciation par couleur augmente l’efficacité à 47 %. Ajouter une indication du but du traitement - comme « pour l’épilepsie » ou « pour l’hypertension » - pousse cette efficacité à 59 %.
Le balayage des codes-barres est la méthode la plus fiable : elle réduit les erreurs de 81 à 89 % selon le point d’application. Mais elle nécessite un investissement important - en moyenne 153 000 $ par hôpital. Les alertes informatisées sont efficaces à 76 %, mais les professionnels les ignorent trop souvent. Une étude du JAMA Internal Medicine en 2021 a révélé que 49 % des alertes LASA sont ignorées à cause de la fatigue des alertes.
Les erreurs persistent malgré les mesures
Même avec la TML, les erreurs continuent. Les causes principales ? Les ordres manuscrits et les étiquettes mal imprimées. Selon une enquête de l’American Society of Health-System Pharmacists, 41 % des erreurs surviennent sur des ordres écrits à la main, et 29 % sur des étiquettes mal lisibles. Sur le forum ISMP, un pharmacien a rapporté que son hôpital n’a eu aucun mélange entre Humalog et Humulin depuis la mise en place de la TML sur les distributeurs automatisés. Mais une infirmière en réanimation a noté : « L’EHR montre les lettres en majuscules, mais la fiche de soins non. Je ne sais plus à quoi m’en tenir. »
Le problème vient souvent d’une incohérence entre les systèmes. Une étude à l’Université de Californie à San Francisco a montré que si les pharmaciens consacrent 2 à 3 minutes par médicament à risque pour vérifier l’étiquette, leur taux de précision passe de 82 % à 97 %.

La vérification en trois étapes
La FDA recommande une procédure simple mais puissante pour vérifier les médicaments à risque :
- Lire entièrement l’étiquette du contenant avant de sélectionner le médicament.
- Confirmer le produit avec un collègue avant de le donner.
- Lire l’étiquette une dernière fois avant de l’administrer au patient.
Cette méthode, simple mais systématique, réduit les erreurs de 52 %. Elle est particulièrement efficace pour les médicaments à risque élevé comme l’insuline, les anticoagulants ou les neuroleptiques.
Les nouvelles avancées et l’avenir
En septembre 2023, la FDA a ajouté 12 nouvelles paires de noms à sa liste officielle, portant le total à 35. Tous les systèmes de santé aux États-Unis doivent les intégrer d’ici décembre 2024. Des outils d’intelligence artificielle comme Med-PaLM 2 de Google Health arrivent à prédire avec 89 % de précision les noms qui pourraient être confondus. Les chercheurs testent aussi des applications mobiles capables de scanner des flacons et de détecter une confusion visuelle - avec une précision de 94 % dans les essais pilotes au Mayo Clinic.
Le plan stratégique de la FDA pour 2023-2025 vise à réduire les erreurs LASA de 50 % en cinq ans. Pour y parvenir, il faut combiner technologie, formation et culture de sécurité. Aucun outil n’est parfait, mais ensemble, ils forment un bouclier.
Que faire en pratique ?
Voici les actions concrètes à adopter :
- Regardez toujours les lettres en majuscule sur les étiquettes - elles sont là pour une raison.
- Ne vous fiez pas uniquement à l’écran : vérifiez toujours l’étiquette physique du médicament.
- Utilisez la méthode des trois lectures : avant de prendre, avant de donner, avant d’administrer.
- Exigez que les ordres manuscrits soient lisibles et que les noms ressemblants soient clairement différenciés.
- Signalez toute confusion ou erreur, même si elle n’a pas causé de dommage. Les rapports de « quasi-erreurs » sont essentiels pour améliorer les systèmes.
La sécurité des patients ne dépend pas d’un seul outil. Elle dépend de chaque geste, chaque vérification, chaque regard attentif. Une lettre en majuscule peut sauver une vie. Mais ce n’est que le début.
Quels sont les exemples les plus courants de noms de médicaments qui se ressemblent ?
Parmi les paires les plus fréquemment confondues : hydroCODONE et hydroHYDRALAZINE, doXEPamine et doBUTamine, vinBLAStine et vinCRIStine, CISplatin et CARBOplatin, et valACYclovir (Valtrex) avec valGANciclovir (Valcyte). La FDA en a identifié 35 comme critiques en 2024.
La lettre majuscule (TML) fonctionne-t-elle dans toutes les langues ?
Non. Les études montrent que la TML est efficace à 85 % dans les systèmes anglophones, mais seulement à 62 % en espagnol. Cela vient des différences phonétiques entre les langues. Par exemple, en espagnol, « c » et « s » se prononcent différemment qu’en anglais, ce qui rend les noms sonores moins distincts. Des adaptations linguistiques sont nécessaires.
Pourquoi les alertes informatisées sont-elles souvent ignorées ?
Parce qu’il y en a trop, et qu’elles ne sont pas toujours pertinentes. Une étude de 2021 a montré que 49 % des alertes LASA sont ignorées par les professionnels. Cela s’appelle la « fatigue des alertes ». La solution ? Ne déclencher les alertes que pour les paires à haut risque, et les personnaliser selon le contexte du patient.
Les étiquettes imprimées sur papier sont-elles toujours fiables ?
Pas toujours. 29 % des erreurs viennent de mauvaise qualité d’impression : police trop petite, contraste faible, ou TML mal appliquée. Les étiquettes doivent respecter une taille de police minimale de 12 points et un contraste de 4,5:1. Si l’étiquette est floue, ne l’utilisez pas - vérifiez avec le pharmacien.
Comment savoir si un médicament est à risque de confusion ?
Consultez la liste officielle de la FDA des 35 paires à risque publiée en 2024. Tous les systèmes électroniques doivent l’intégrer. En pratique, si deux médicaments partent la même racine (ex. « hydro- », « val- », « do- ») et ont des usages très différents, traitez-les comme à risque. Utilisez toujours la méthode des trois lectures.
Guy COURTIEU
20 03 26 / 04:38La TML, c'est génial, mais j'ai vu des étiquettes où les majuscules étaient en gris pâle… genre, sérieusement ? 😅
Floriane Jacqueneau
20 03 26 / 23:00Je suis désolée, mais la FDA a encore une fois sous-estimé la complexité linguistique. En français, les différences sonores entre « -cine » et « -ciclovir » ne sont pas aussi flagrantes qu'en anglais. La TML seule ne suffit pas - il faut aussi des aides auditives. 🤔
Quentin Tridon
21 03 26 / 14:53Oh là là, vous avez vu les études du Mayo Clinic ? 94 % de précision avec le scan de flacon ? 😍 C’est pas de la science, c’est de la magie ! J’adore quand la technologie fait des miracles… et puis, qui a dit que les pharmaciens étaient des robots ? Moi, j’en connais un qui lit les étiquettes à voix haute comme un poète. 📖✨
Juliette Forlini
23 03 26 / 00:00La TML ? C’est juste une fumisterie pour cacher que les labos veulent qu’on confonde les gens. Tu crois que c’est un hasard si « doXEPamine » et « doBUTamine » sont écrits comme ça ? Non. C’est un piège. Et les alertes ? Elles sont là pour nous endormir. 🕵️♀️
Guillaume Schleret
24 03 26 / 12:17La méthode des trois lectures, c’est juste bon sens. Je l’applique avec mes patients et ça change tout. Un petit geste, un grand impact. ❤️
Jean-Baptiste Chauvin
25 03 26 / 23:49Wait… j’ai lu « valACYclovir » et « valGANciclovir »… mais j’ai pas bien compris la différence… c’est pas un peu flou ? 😅
Jacqueline Pedraza
26 03 26 / 18:52On doit faire mieux. Vraiment. Les alertes, les couleurs, les codes-barres… tout ça, c’est bien. Mais ce qui sauve des vies, c’est la vigilance humaine. Et ça, personne ne la finance. 💪
Beau Mirsky
26 03 26 / 23:20Il faut arrêter de se contenter de « 32 % de réduction »… on parle de vies humaines. La TML est un minimum. Et encore… elle est mal appliquée. Les hôpitaux sont en retard. Et les régulateurs ? Ils attendent que quelqu’un meure avant d’agir. 🚨
Thibaut De Jaegher
28 03 26 / 00:04La France a un système de santé qui marche. Pourquoi on suit les Américains ? On a nos propres normes. La TML ? C’est du langage anglo-saxon. On devrait créer notre propre système, avec nos propres règles. 🇫🇷
Louise jensen
28 03 26 / 12:38Je lisais ça et je me suis dit : « Ah oui, les médicaments… c’est un peu comme les noms de marques de lait : « Lactel » et « Lactalis »… on se perd. » Bref, tout ça, c’est du marketing. La sécurité ? C’est un mot. Le profit, c’est la réalité. 💸
Valentin Duricu
28 03 26 / 13:5794 % de précision avec un scan ? C’est un piège. Qui a vérifié l’algorithme ? Qui a dit que les caméras ne se trompent pas ?
Kim Girard
28 03 26 / 16:06La TML, c’est bien… mais tu penses vraiment que les infirmières en réa, à 3h du matin, avec 30 patients, vont regarder les majuscules ? 😏
Floriane Jacqueneau
28 03 26 / 19:36Exactement. La TML est une aide, pas une solution. Il faut aussi former, répéter, réfléchir. Et surtout, ne pas surcharger les écrans. Un système qui alerte à tout va, c’est un système qui échoue. On a besoin de sobriété numérique en santé.
Julie Ernacio
29 03 26 / 22:08On parle de sécurité, mais personne ne parle de l’humain derrière l’écran. Les pharmaciens sont épuisés. Les infirmières sont à bout. La technologie ne remplace pas la présence. Et pourtant, on continue à investir dans des scanners plutôt que dans des salaires. C’est triste. 🌑