Une déchirure du labrum de la hanche n’est pas une simple douleur passagère. Pour les athlètes, c’est souvent une rupture dans leur carrière, une perte de mobilité, et parfois le début d’une dégradation articulaire durable. Ce n’est pas une blessure qu’on peut ignorer en espérant qu’elle passera. Elle nécessite une approche précise : diagnostic fiable, traitement adapté, et rééducation rigoureuse. Et si vous êtes un sportif actif, vous devez comprendre ce qui se passe dans votre hanche, pourquoi les images ne suffisent pas toujours, et ce que l’arthroscopie peut vraiment vous apporter.
Qu’est-ce que le labrum de la hanche ?
Le labrum est un anneau de cartilage fibrocartilagineux qui entoure la cavité de la hanche, l’acétabulum. Il agit comme un joint étanche : il stabilise la tête du fémur dans la cavité, absorbe les chocs, et répartit la pression à l’intérieur de l’articulation. Sans lui, la hanche perd de sa précision, et les os finissent par se frotter. Chez les athlètes, ce tissu est soumis à des mouvements répétés : rotations profondes, flexions extrêmes, changements de direction brusques. Le basketball, le football, le hockey, le ballet, la gymnastique - tous ces sports mettent une pression énorme sur cette structure. Et quand le labrum se déchire, la douleur n’est pas toujours au même endroit qu’on pense. Elle peut irradier vers l’aine, la fesse, ou même la cuisse. Parfois, on entend un clic, un blocage, ou une sensation de « claquement » quand on bouge la jambe.
Pourquoi les athlètes sont-ils plus à risque ?
Les études montrent que 22 à 55 % des douleurs de hanche chez les sportifs actifs sont liées à une déchirure du labrum. Ce n’est pas une coïncidence. Les jeunes athlètes, en particulier ceux de moins de 40 ans, sont les plus touchés. Pourquoi ? Parce que leur corps est en pleine forme, ils poussent leurs limites, et souvent, ils ont une anomalie anatomique sous-jacente qu’ils ne connaissent pas : l’impingement fémoro-acétabulaire (FAI). C’est quand la forme du fémur ou de l’acétabulum est anormale - trop profonde, trop saillante - et qu’elle écrase le labrum à chaque mouvement. C’est comme avoir un coin mal coupé qui racle constamment un joint. Au fil du temps, ça finit par le déchirer. Et si vous avez aussi une dysplasie de la hanche (une cavité trop plate), le risque de déchirure augmente encore. Sans correction de cette anomalie, même une chirurgie réussie a 60 à 70 % de chances d’échouer à long terme.
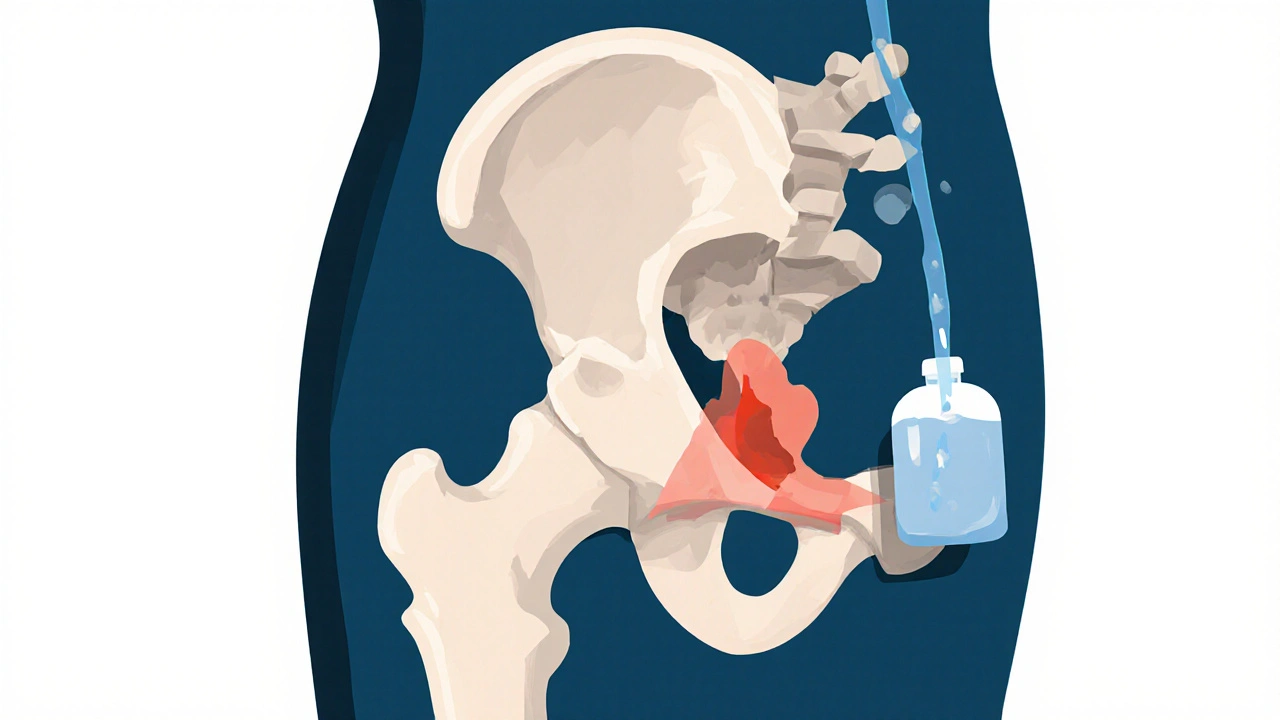
Comment diagnostiquer une déchirure ? L’imagerie, un piège courant
Beaucoup pensent qu’une IRM classique suffit. Ce n’est pas vrai. Une IRM standard ne détecte que 35 à 60 % des déchirures du labrum. C’est comme chercher un fil noir sur du charbon. Ce n’est pas que l’image est mauvaise - c’est que le labrum est petit, et les lésions sont souvent partielles ou subtiles. La solution ? L’arthro-IRM. C’est une IRM faite après injection d’un produit de contraste directement dans l’articulation. Ce liquide gonfle le labrum, révèle les déchirures, et permet de voir les détails à 0,1 à 0,2 mm de résolution. Son taux de détection est de 90 à 95 %. C’est la norme recommandée par la Société Internationale de Documentation de la Hanche. Mais voilà le problème : en France, cette examen coûte entre 1 200 et 1 800 €. Beaucoup de patients doivent le payer eux-mêmes, car les assurances ne le couvrent pas toujours. Alors, ils se contentent d’une IRM classique - et se retrouvent avec un diagnostic erroné. Résultat : des mois de traitement inutiles, une douleur qui persiste, et une dégradation qui s’aggrave.
Les tests physiques : ce que le médecin cherche
Avant toute image, le médecin fait un examen physique. Deux tests sont cruciaux. Le premier, le FADIR : flexion, adduction et rotation interne de la hanche. Si ça fait mal, c’est un signe fort de labrum endommagé. Le second, le FABER : flexion, abduction et rotation externe. Il teste la mobilité et la stabilité. Ensemble, ces tests provoquent des douleurs caractéristiques chez 78 % des patients ayant une déchirure confirmée. Mais attention : d’autres pathologies peuvent imiter cette douleur - tendinite du psoas, pubalgie, arthrose, bursite, syndrome du piriforme. C’est pourquoi un diagnostic précis ne repose jamais sur un seul élément. Il faut combiner les symptômes, les tests physiques, et les images. Sinon, vous traitez la mauvaise chose.
Le traitement conservateur : quand ça marche - et quand ça ne marche pas
La première étape est toujours la même : repos, anti-inflammatoires comme l’ibuprofène ou le naproxène, et modification des activités. On évite les mouvements qui font mal : les squats profonds, les rotations rapides, les sauts. En parallèle, une kinésithérapie ciblée peut aider. Mais les chiffres sont clairs : seulement 30 à 40 % des athlètes retrouvent une pleine fonction sans chirurgie. Certains centres spécialisés, comme True Sports Physical Therapy, affirment que 65 % de leurs patients réussissent avec la rééducation seule. Pourquoi cette différence ? Parce que la qualité du programme compte. Un protocole standard ne suffit pas. Il faut une rééducation qui travaille la stabilité du bassin, la force des fessiers, la mobilité du fémur, et la coordination neuromusculaire. Et même là, les résultats sont meilleurs chez les patients sans anomalie structurelle. Si vous avez une FAI ou une dysplasie, la rééducation ne peut pas corriger ça. Elle peut seulement atténuer la douleur - temporairement.
Les injections : une pause, pas une solution
Les injections de corticoïdes sont un outil utile, mais souvent mal compris. Elles réduisent l’inflammation et apportent un soulagement de 3 à 6 mois dans 70 à 80 % des cas. C’est précieux pour reprendre une compétition, ou pour gagner du temps avant une chirurgie. Mais elles ne réparent pas le labrum. Elles n’empêchent pas la dégradation. Et si vous en faites trop, vous risquez de fragiliser les tissus environnants. Elles ne sont pas une fin en soi - elles sont un outil de diagnostic. Si l’injection soulage, c’est que la douleur vient bien de la hanche. Si elle ne change rien, il faut chercher ailleurs.
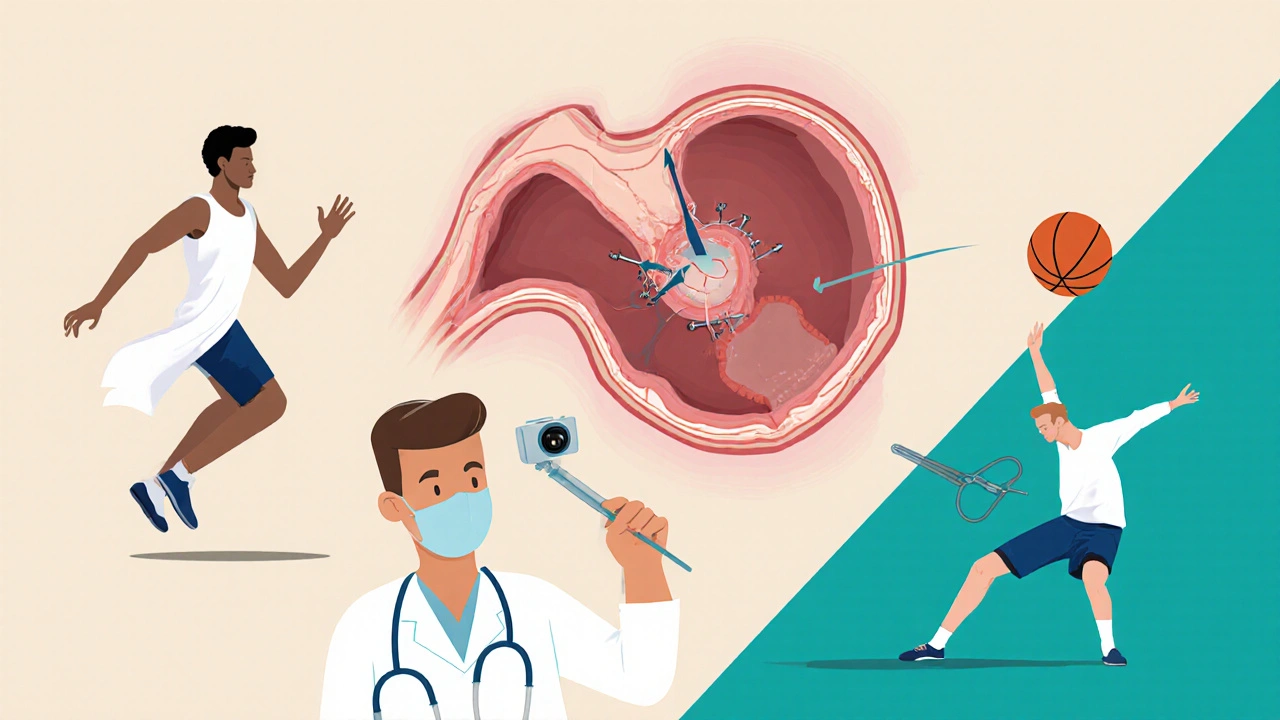
L’arthroscopie : quand et comment ?
Si après 3 à 6 mois de traitement conservateur, la douleur persiste, l’arthroscopie devient la référence. C’est une chirurgie mini-invasive. Le chirurgien fait deux ou trois petites incisions, insère une caméra et des instruments fins, et regarde directement le labrum. C’est la seule méthode qui donne une précision de 98 % pour le diagnostic. Et c’est aussi là que le traitement commence. Deux options : la débridement (enlever les morceaux déchirés) ou la réparation (replier le labrum à l’aide de petits agrafes). Le choix dépend de la localisation, de la taille de la déchirure, et surtout de la qualité du tissu. Si le labrum est encore sain autour de la lésion, on le répare. Sinon, on le nettoie. Mais voilà le point crucial : si vous avez une FAI ou une dysplasie, vous ne pouvez pas juste réparer le labrum. Il faut aussi corriger la forme osseuse. Sinon, vous répétez la même erreur. L’Académie Américaine de Chirurgie Orthopédique recommande fortement de ne jamais faire une simple débridement sans traiter la cause sous-jacente. Sinon, le taux de révision augmente de 40 %.

Temps de récupération : ce que les athlètes doivent attendre
Le retour au sport ne se fait pas en quelques semaines. Pour une simple débridement, il faut en moyenne 3 à 4 mois. Pour une réparation, 5 à 6 mois. Et ce n’est pas juste une question de temps. Il y a des étapes. Les 6 premières semaines, c’est la protection : pas de charge complète, pas de rotation. Ensuite, on travaille la force - surtout celle des quadriceps. Il faut atteindre 90 % de symétrie par rapport à la jambe saine. Ensuite, la mobilité : la rotation interne de la hanche doit être sans douleur jusqu’à 30 degrés. Enfin, la rééducation sportive : des mouvements spécifiques au sport, progressifs, contrôlés. Un marathonien peut reprendre à 4,5 mois. Un joueur de hockey, comme Ryan Nugent-Hopkins, a mis 5,5 mois. Mais un danseur ou une gymnaste, avec des mouvements extrêmes, peut avoir besoin de plus de temps - et même subir une chirurgie de révision si le premier traitement n’a pas été complet.
Les complications : ce qu’on ne vous dit pas toujours
La chirurgie est efficace, mais pas sans risque. 15 à 20 % des patients ont encore une douleur persistante après l’intervention. 5 à 10 % développent une ossification hétérotopique - c’est-à-dire que du tissu osseux se forme là où il ne devrait pas. 1 à 2 % ont une lésion nerveuse. Et à 5 ans, 8 à 12 % des patients ont besoin d’une nouvelle opération. Ces chiffres sont plus élevés chez les patients âgés de plus de 35 ans, ou chez ceux qui ont des anomalies non corrigées. Ce n’est pas une chirurgie anodine. Elle demande un chirurgien expérimenté. Il faut au moins 50 à 100 interventions supervisées pour maîtriser la technique. Et si vous êtes dans un centre généraliste, vous risquez d’être traité par quelqu’un qui n’a pas encore cette expertise.
Les nouvelles avancées : où en est la recherche ?
En 2023, la FDA a approuvé un nouveau système de fixation bioabsorbable, le BioX de Smith & Nephew. Il se dégrade dans le corps au fil du temps, sans laisser de métal. Les résultats à 2 ans montrent 89 % de succès - contre 82 % pour les anciens systèmes. L’imagerie évolue aussi : les IRM 3D permettent maintenant une visualisation du labrum avec 97 % de précision. Et la médecine régénérative montre des promesses. Des essais sur le plasma riche en plaquettes (PRP) ont montré que 55 % des patients ont évité la chirurgie après 12 mois. Ce n’est pas une solution miracle, mais pour certains, c’est une alternative à considérer. D’ici 2027, on estime que 75 % des réparations seront faites uniquement par arthroscopie - contre 60 % aujourd’hui. Le futur est à la précision, à la personnalisation, et à la prévention de l’arthrose.
Et l’arthrose à long terme ?
Le plus grand risque, ce n’est pas la douleur aujourd’hui. C’est ce qui vient après. Une déchirure non traitée augmente de 4,5 fois le risque de développer une arthrose de la hanche dans les 10 ans. C’est une vérité que peu de patients entendent avant de choisir de ne rien faire. Le labrum, c’est un amortisseur. Quand il est endommagé, le cartilage de la hanche subit une pression anormale. Et ça, ça ne se répare pas. C’est pourquoi la priorité n’est pas juste de faire disparaître la douleur. C’est de préserver l’articulation. Pour les athlètes, ça signifie : ne pas attendre. Ne pas se contenter d’un diagnostic incomplet. Ne pas ignorer les anomalies structurelles. Parce que votre hanche, c’est votre moteur. Et une fois qu’elle commence à s’user, il est trop tard pour tout arrêter.
Une déchirure du labrum peut-elle se soigner sans chirurgie ?
Oui, mais seulement dans certains cas. Si la déchirure est petite, sans anomalie osseuse sous-jacente (comme la FAI ou la dysplasie), et si le patient suit un programme de kinésithérapie très ciblé, environ 30 à 65 % des athlètes peuvent retrouver une bonne fonction sans opération. Mais si la douleur persiste après 3 à 6 mois, ou si l’imagerie montre une lésion importante, la chirurgie devient la meilleure option pour éviter une dégradation plus grave.
Pourquoi une IRM classique ne suffit-elle pas pour diagnostiquer une déchirure du labrum ?
L’IRM standard ne permet pas de bien visualiser le labrum parce qu’il est petit, dense, et entouré de tissus qui masquent les lésions. Elle détecte seulement 35 à 60 % des déchirures. La déchirure peut être partielle, ou cachée sous un pli du cartilage. L’arthro-IRM, qui utilise un produit de contraste injecté dans l’articulation, gonfle le labrum et révèle les déchirures avec une précision de 90 à 95 %. C’est pourquoi c’est la méthode recommandée pour les athlètes.
Quelle est la différence entre débridement et réparation du labrum ?
Le débridement consiste à enlever les morceaux déchirés et instables du labrum. C’est une solution rapide, mais elle ne rétablit pas la structure originale. La réparation, elle, recoud le labrum à l’os à l’aide de petites agrafes. Elle préserve la fonction de l’articulation à long terme. Le choix dépend de la qualité du tissu restant. Si le labrum est encore sain autour de la lésion, la réparation est préférée. Sinon, on fait un débridement. Mais dans les deux cas, si une anomalie osseuse est présente, elle doit être corrigée en même temps.
Combien de temps faut-il pour reprendre le sport après une arthroscopie ?
Pour une simple débridement, il faut 3 à 4 mois. Pour une réparation, 5 à 6 mois. Mais ce n’est pas seulement une question de temps. Il faut atteindre des objectifs précis : 90 % de force équilibrée entre les deux jambes, une rotation interne de la hanche sans douleur jusqu’à 30 degrés, et une reprise progressive des mouvements spécifiques au sport. Certains athlètes, comme les danseurs ou les gymnastes, ont besoin de plus de temps à cause de la nature extrême de leurs mouvements.
Est-ce que la chirurgie empêche l’arthrose ?
Elle ne l’empêche pas complètement, mais elle la retarde fortement. Une déchirure non traitée augmente de 4,5 fois le risque d’arthrose dans les 10 ans. Une chirurgie bien faite - avec correction des anomalies osseuses et réparation du labrum - réduit ce risque. Mais elle ne le supprime pas. La santé de la hanche dépend aussi du poids, de l’activité physique à long terme, et de la qualité du cartilage restant. La chirurgie donne une deuxième chance - pas une garantie.
Julien Saint Georges
21 11 25 / 05:12Je viens de finir ma rééducation après une déchirure du labrum. Le truc qui m’a sauvé, c’est l’arthro-IRM. L’IRM classique, j’ai eu un « rien de anormal »… et pourtant je hurlais de douleur. Quand j’ai eu le bon diagnostic, tout a changé.
Attention aux centres qui font que du débridement sans regarder la FAI. C’est comme réparer un pneu sans changer la jante tordue.
philippe naniche
21 11 25 / 08:12Donc pour résumer : faut payer 1500€ pour qu’un médecin te dise que t’as un problème qu’il pourrait voir avec 300€… et que la Sécu refuse de couvrir. La santé en France, c’est un jeu de hasard.
Bregt Timmerman
22 11 25 / 08:40Les Belges eux ont des chirurgiens qui savent ce qu’ils font. En France on se contente de faire des IRM et de dire « repose-toi »… c’est pour ça que les athlètes fuient le système
Thibaut Bourgon
24 11 25 / 00:13moi j’ai fait la rééducation et ça a marché ! j’étais sceptique mais les kiné m’ont appris à bien activer mes fessiers et maintenant je fais du foot sans douleur. c’est pas magique mais c’est possible !
Corinne Serafini
25 11 25 / 10:09Il est étonnant que des professionnels de santé n’aient pas encore compris que la chirurgie est un échec systémique. On devrait promouvoir la méditation, le jeûne, et la réduction du stress. La médecine moderne est une illusion pharmaceutique.
Sophie LE MOINE
25 11 25 / 19:55Je suis tombée sur ce post en cherchant des infos pour mon copain… et j’ai pleuré. C’est tellement bien expliqué ! Merci pour tout ce détail, j’ai enfin compris pourquoi il ne pouvait plus jouer au foot.
Je vais lui faire lire ça et lui dire de demander une arthro-IRM.
Noé García Suárez
26 11 25 / 06:04Le labrum, c’est un bio-équilibre dynamique. L’arthroscopie n’est pas une intervention mécanique - c’est une réingénierie fonctionnelle du système articulaire. Si on ne corrige pas la biomecanique sous-jacente, on ne fait que déplacer la charge. La FAI est une pathologie morphologique, pas fonctionnelle. Et la réparation, c’est pas juste un point de suture - c’est la restauration de la mécanique de l’acétabulum.
La débridement, c’est un palliatif. La réparation, c’est une reconstruction. Et la prévention, c’est la seule vraie médecine.
Rudi Timmermans
27 11 25 / 01:27Je suis kiné depuis 20 ans. J’ai vu des gars revenir du Canada ou de Suisse parce qu’ils avaient eu un bon diagnostic ici. En France, on attend trop longtemps avant de passer à l’arthro-IRM. Le temps, c’est le pire ennemi du labrum.
Nathalie Garrigou
28 11 25 / 15:43Et si tout ça, c’était une manipulation des grandes firmes médicales ? Tu te demandes pourquoi l’arthro-IRM coûte autant ? Parce que les labos vendent les produits de contraste. Et les chirurgiens, ils sont formés par les mêmes. C’est un cercle fermé. Tu crois vraiment que c’est pour ta santé ?
Maxime ROUX
28 11 25 / 21:45Ben oui, les gens pensent que l’IRM c’est comme un scanner de bagage à l’aéroport… mais non, le labrum c’est minuscule. Si t’as pas le contraste, tu vois rien. C’est comme regarder une étoile avec un jumelle de 10€.
Christine Caplan
29 11 25 / 20:01Je suis une ancienne gymnaste et j’ai vécu ça. J’ai eu une réparation + correction de FAI. J’ai mis 7 mois à revenir, mais je danse encore à 38 ans !
Ne laisse pas quelqu’un te dire que « ça va passer ». Ta hanche, c’est ton moteur. Protège-la comme un trésor 💪❤️
Justine Anastasi
30 11 25 / 20:57Les médecins ne veulent pas te dire la vérité : la chirurgie, c’est une arnaque pour les riches. Les pauvres, ils se contentent de la douleur. Et les labos ? Ils ont acheté les revues médicales. Tu penses vraiment que la FDA approuve un truc pour ton bien ? Non. Pour leur profit.