Estimateur de Risque : ISRS et Anticoagulants
Paramètres du Patient
Résultat de l'Estimation
Risque Relatif Estimé :
Taux de Saignement Majeur (pour 100 patients/an) :
Vous prenez un traitement pour l'anxiété ou la dépression et vous avez également besoin d'un médicament pour fluidifier votre sang ? Cette combinaison est courante, mais elle n'est pas sans risques. L'association des Inhibiteurs Sélectifs de la Recapture de la Sérotonine (ISRS) qui sont une classe d'antidépresseurs couramment prescrits avec des anticoagulants augmente significativement le risque de saignements. Ce danger ne vient pas d'une simple addition d'effets secondaires, mais d'une interaction biologique précise au niveau de vos plaquettes sanguines.
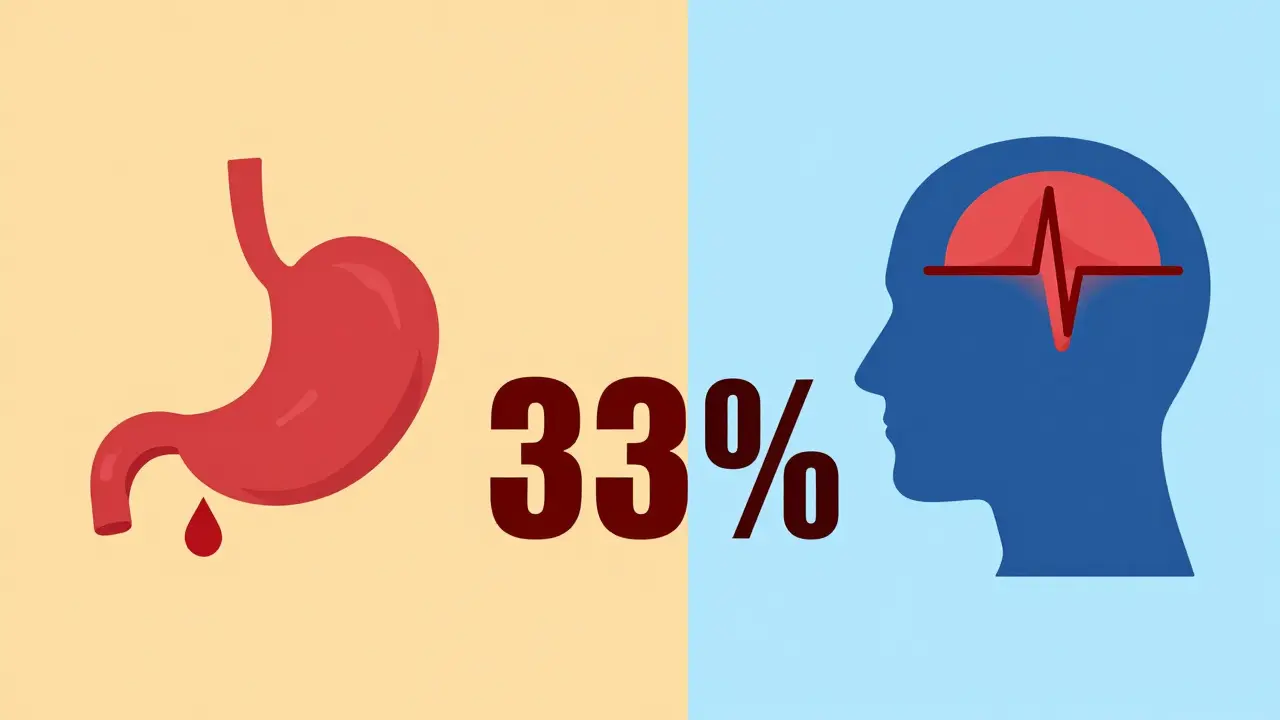
Les données récentes montrent que ce risque est environ 33 % plus élevé lorsque ces deux types de médicaments sont pris ensemble, comparé à l'utilisation de l'anticoagulant seul. La période la plus critique est souvent les premiers mois du traitement combiné. Comprendre pourquoi cela se produit et comment gérer ce risque peut faire toute la différence entre une gestion efficace de votre santé mentale et cardiaque, et une complication évitable.
Mécanisme Biologique : Pourquoi les Plaquettes sont Concernées
Pour comprendre ce risque, il faut regarder ce qui se passe dans votre sang. Les plaquettes sont les cellules responsables de la coagulation. Elles agissent comme des bouchons d'urgence pour arrêter les saignements quand un vaisseau sanguin est endommagé. Pour bien fonctionner, les plaquettes ont besoin de sérotonine. Ce neurotransmetteur, souvent associé au bien-être, joue aussi un rôle crucial dans l'agrégation plaquettaire.
Les ISRS fonctionnent en bloquant la recapture de la sérotonine dans le cerveau pour améliorer l'humeur. Cependant, ils ne font pas cette distinction. Ils bloquent également l'absorption de la sérotonine par les plaquettes. Sans cette réserve interne de sérotonine, les plaquettes deviennent moins efficaces. Des études menées dès le début des années 2000, notamment par H. Sinno, ont documenté que cette déplétion réduit l'agrégation plaquettaire de 30 à 40 %. En termes simples, vos plaquettes "oublient" comment se coller rapidement pour former un caillot protecteur.
Ce mécanisme est distinct de l'action des anticoagulants eux-mêmes. Les anticoagulants, qu'il s'agisse d'antivitamines K (comme la warfarine) ou d'anticoagulants oraux directs (AOD), ciblent la cascade de coagulation (les protéines qui forment le fibrine). Une étude publiée en janvier 2025 par Mokhtarian et al. a confirmé que les ISRS n'affectent pas directement les facteurs de coagulation. Le problème vient donc uniquement de l'affaiblissement de la première ligne de défense : les plaquettes.
Chiffres Clés et Évolution du Risque Temporel
Le risque n'est pas statique ; il change avec le temps. Une vaste analyse publiée dans JAMA Network Open en mars 2024, dirigée par Dr. Allison A. Rahman, a examiné plus de 42 000 cas de saignements majeurs. Les résultats montrent que le risque relatif augmente de 33 % lors de l'utilisation concomitante. Mais attention, le contexte temporel est crucial.
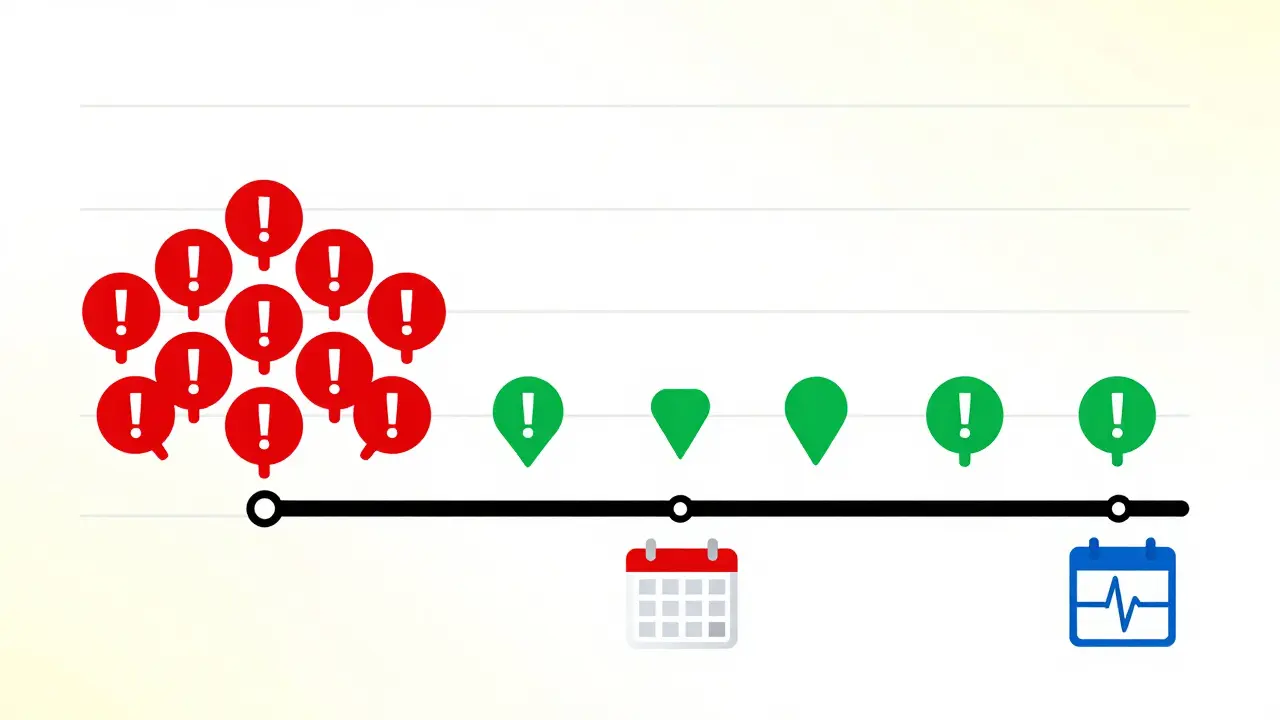
- Les 30 premiers jours : C'est la période à plus haut risque. Votre corps s'adapte à la nouvelle chimie sanguine. Le risque de saignement majeur est à son pic.
- Après six mois : Le risque diminue substantiellement, bien qu'il reste supérieur à celui de la monothérapie anticoagulante.
- Risque absolu : Pour les patients sous anticoagulants seuls, le taux est d'environ 1,8 événement par 100 personnes-années. Avec un ISRS ajouté, ce chiffre monte à 2,4 événements par 100 personnes-années.
Cela signifie que sur 1 000 patients traités pendant un an, on observe environ 6 saignements supplémentaires dus à cette interaction. Bien que cela puisse sembler faible en pourcentage, chaque événement représente une urgence médicale potentielle, voire vitale.
Où Se Produisent Ces Saignements ?
Les saignements liés à cette interaction ne se limitent pas aux petites bleus. Ils peuvent toucher des sites critiques. Selon les mêmes données épidémiologiques, la répartition des saignements majeurs est la suivante :
| Site de saignement | Proportion des cas | Risque relatif (IRR) |
|---|---|---|
| Saignement gastro-intestinal | 58 % | 1,35 |
| Hémorragie intracrânienne | 17 % | 1,28 |
| Autres saignements majeurs | 25 % | 1,31 |
Les saignements gastro-intestinaux sont les plus fréquents. Cela peut être dû à l'irritation directe de la muqueuse gastrique par certains antidépresseurs, combinée à la capacité réduite des plaquettes à colmater les micro-lésions. Les hémorragies intracrâniennes, bien que moins fréquentes, sont les plus dangereuses et nécessitent une vigilance accrue face à tout symptôme neurologique soudain.
Anticoagulants : Quelle Différence entre Warfarine et AOD ?
Tous les anticoagulants ne se valent pas face à ce risque. Il existe deux grandes familles : les antivitamines K (AVK) comme la warfarine, et les anticoagulants oraux directs (AOD) comme le rivaroxaban ou le dabigatran.
L'étude de Rahman suggère que les AOD pourraient présenter un risque légèrement inférieur lorsqu'ils sont combinés avec des ISRS. Le risque augmentait de 28 % avec les AVK contre 22 % avec les AOD. Cependant, cette différence n'était pas statistiquement significative dans les tests d'interaction. Cela signifie que, bien que les AOD soient souvent préférés pour leur profil global de sécurité et leur manque de nécessité de monitoring fréquent de l'INR, ils n'éliminent pas le risque lié aux plaquettes causé par les ISRS.
Il est important de noter que le risque avec les ISRS reste bien inférieur à celui d'une association warfarine + antiagrégants doubles (comme l'aspirine et le clopidogrel), qui multiplie le risque de saignement par quatre. L'association ISRS-Anticoagulant place le patient dans une catégorie de risque modéré selon les guidelines de l'American College of Cardiology de 2023.
Tous les ISRS sont-ils Égaux ?
On pourrait penser qu'un ISRS plus puissant aurait un effet plus fort sur les plaquettes. Pourtant, les données cliniques racontent une autre histoire. Dans l'étude mentionnée précédemment, le paroxetine, connu pour sa forte affinité pour la recapture de la sérotonine, présentait un risque identique (IRR 1,33) à l'escitalopram, qui a une puissance moindre.
Cette découverte contredit certaines hypothèses théoriques antérieures. Elle suggère que tant que le seuil d'inhibition de la recapture de la sérotonine par les plaquettes est atteint, le risque hémorragique supplémentaire est similaire quel que soit l'agent ISRS utilisé. Par conséquent, le choix de l'antidépresseur devrait reposer davantage sur le profil d'interactions pharmacocinétiques (via les enzymes du cytochrome P450) et la tolérance individuelle du patient, plutôt que sur une crainte spécifique de risque hémorragique lié à la puissance de l'ISRS.
La sertraline est actuellement l'ISRS le plus prescrit dans cette population (52 % des prescriptions), en partie grâce à son profil d'interactions médicamenteuses plus favorable avec les autres médicaments cardiovasculaires.
Gestion Clinique et Surveillance
Face à ce risque, l'abandon pur et simple du traitement n'est généralement pas la solution. Environ 22,3 % des patients atteints de fibrillation auriculaire souffrent également de dépression ou d'anxiété. Traiter la santé mentale est essentiel pour l'observance du traitement cardiaque et la qualité de vie.
Voici les recommandations pratiques issues des guidelines actuels (AHA, FDA, European Heart Rhythm Association) :
- Évaluation initiale : Utilisez le score HAS-BLED pour évaluer le risque de saignement basal. Un score ≥3 indique un risque élevé.
- Surveillance rapprochée : Pendant les trois premiers mois, surveillez activement les signes de saignement. Cela inclut des analyses complètes du sang et des tests de sang occulte dans les selles.
- Monitoring de l'INR : Si vous prenez de la warfarine, le contrôle de l'INR doit être bihebdomadaire le premier mois de l'ajout de l'ISRS, puis ajusté selon la stabilité.
- Alternatives : Pour les patients à très haut risque de saignement, envisagez des antidépresseurs non-ISRS comme la mirtazapine ou la bupropion, qui n'ont pas cet effet sur les plaquettes.
En juin 2023, l'American Academy of Family Physicians a rappelé que 68 % des combinaisons inappropriées ou mal surveillées se produisent en soins primaires. L'éducation du patient est donc la première ligne de défense. Sachez reconnaître les signes avant-coureurs : selles noires, vomissements avec aspect de marc de café, ecchymoses inexpliquées, ou maux de tête persistants.
Contexte Économique et Perspectives Futures
Le coût de cette interaction est lourd. Aux États-Unis, un épisode de saignement majeur coûte en moyenne 18 750 $. Si l'on extrapole aux millions de patients concernés, cela représente plus d'un milliard de dollars par an de coûts évitables. En France et en Europe, les systèmes de santé cherchent à optimiser ces dépenses en favorisant une prescription raisonnée.
En janvier 2025, la FDA a mis à jour ses guides de médicaments anticoagulants pour inclure explicitement les interactions avec les ISRS, recommandant de considérer des alternatives non-ISRS chez les patients ayant d'autres facteurs de risque de saignement. De plus, l'essai clinique PRECISION-AF (NCT04892043) est actuellement en cours. Il compare prospectivement les taux de saignement entre les antidépresseurs ISRS et non-ISRS chez 5 000 patients anticoagulés. Les résultats attendus au troisième trimestre 2026 devraient affiner encore nos protocoles de prise en charge.
En résumé, l'association ISRS et anticoagulants est une réalité clinique fréquente et nécessaire pour beaucoup. Elle n'est pas interdite, mais elle demande une vigilance accrue, surtout durant les premières semaines. Discutez ouvertement avec votre cardiologue et votre psychiatre pour établir un plan de surveillance personnalisé.
Puis-je prendre un ISRS si je suis sous anticoagulant ?
Oui, c'est possible et souvent nécessaire. Cependant, cela augmente le risque de saignement d'environ 33 %. Votre médecin doit évaluer votre risque individuel (score HAS-BLED) et mettre en place une surveillance rapprochée, surtout durant les trois premiers mois de traitement combiné.
Quels sont les signes de saignement à surveiller ?
Veillez à toute apparition d'ecchymoses (bleus) sans raison apparente, de saignements de nez fréquents, de gencives qui saignent facilement, de selles noires ou rouges, de vomissements sanglants ou semblables à du marc de café, et de maux de tête violents ou nouveaux.
Est-ce que tous les antidépresseurs posent ce problème ?
Non. Ce risque spécifique est principalement lié aux ISRS (comme la sertraline, l'escitalopram, le paroxetine) car ils affectent les plaquettes. D'autres classes comme les IRSN peuvent avoir un risque similaire. En revanche, des antidépresseurs comme la mirtazapine ou la bupropion n'ont pas cet effet direct sur les plaquettes et peuvent être des alternatives pour les patients à haut risque de saignement.
Les anticoagulants directs (AOD) sont-ils plus sûrs que la warfarine avec un ISRS ?
Les études récentes suggèrent une tendance à un risque légèrement plus bas avec les AOD (augmentation de 22 %) par rapport aux antivitamines K comme la warfarine (augmentation de 28 %). Cependant, cette différence n'est pas statistiquement significative. Les AOD restent souvent préférés pour leur commodité et leur profil global, mais ils n'éliminent pas le risque plaquettaire induit par les ISRS.
Combien de temps dure le risque accru ?
Le risque est le plus élevé pendant les 30 premiers jours suivant le début de la combinaison thérapeutique. Il diminue ensuite de manière substantielle après six mois, bien qu'il reste supérieur au risque de base de l'anticoagulant seul. La vigilance est donc cruciale au démarrage du traitement.
Laisser des commentaires