
Le syndrome de fatigue chronique, désormais reconnu sous le nom de myalgie encéphalomyélite/syndrome de fatigue chronique (ME/CFS), n'est pas simplement une fatigue normale. C'est une maladie neuroimmunitaire complexe qui transforme la vie quotidienne en un combat constant contre l'épuisement. Des millions de personnes dans le monde en souffrent, mais la plupart n'ont jamais reçu de diagnostic correct. Pourquoi ? Parce que les médecins ne reconnaissent pas toujours les signaux clés, surtout le post-exertional malaise (PEM), cette aggravation soudaine des symptômes après un effort minime.
Quels sont les symptômes réels du ME/CFS ?
La fatigue n'est qu'une partie du problème. Les personnes atteintes décrivent un épuisement profond, persistant, qui ne s'améliore pas avec le sommeil. Ce n'est pas la même chose que d'être fatigué après une longue journée. C'est comme si votre corps avait perdu son chargeur. Même une simple marche jusqu'à la cuisine ou une conversation de 10 minutes peut déclencher une crise.
Les autres symptômes sont tout aussi invalidants :
- Problèmes de mémoire et de concentration (souvent appelés "brain fog")
- Douleurs musculaires généralisées, sans inflammation
- Douleurs articulaires, sans gonflement ni rougeur
- Maux de tête nouveaux ou plus sévères
- Sommeil non réparateur : vous vous réveillez aussi fatigué qu'avant
- Vertiges ou malaises en changeant de position (orthostatisme)
- Enflure des ganglions lymphatiques au cou ou aux aisselles
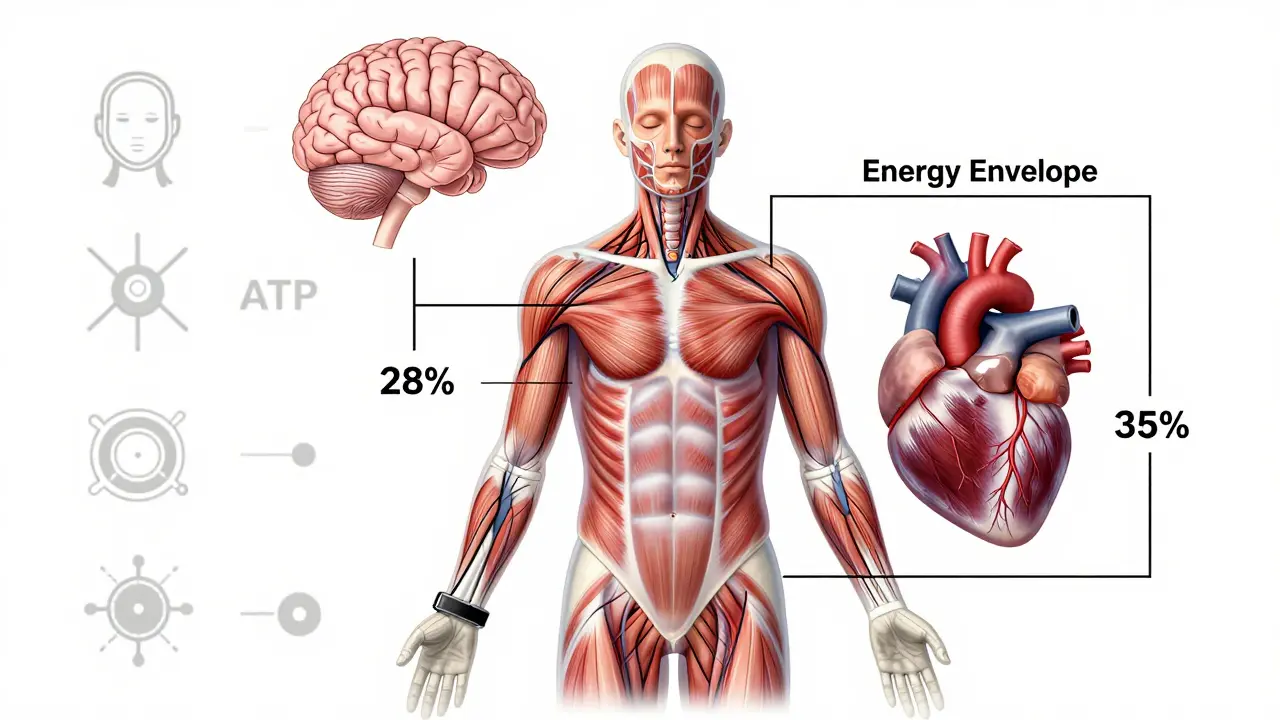
Le cœur de la maladie, cependant, c'est le PEM. C'est cette réaction après un effort - physique, mental ou émotionnel - qui fait la différence. Un patient peut se sentir bien le matin, faire un peu de ménage, et être alité pendant 48 heures après. Ce n'est pas de la paresse. C'est une réaction physiologique mesurable : des études montrent une baisse de 28 % de la consommation d'oxygène et une réduction de 35 % de la variabilité de la fréquence cardiaque le lendemain d'un effort.
Comment les médecins diagnostiquent-ils le ME/CFS aujourd'hui ?
Il n'existe pas encore de test sanguin ou d'IRM qui confirme le diagnostic. Cela signifie que les médecins doivent s'appuyer sur des critères cliniques bien définis. Trois principaux cadres sont utilisés :
Le critère de l'Institut de Médecine (IOM) de 2015 est devenu le plus répandu dans les cliniques américaines. Il exige trois éléments obligatoires : une fatigue sévère depuis plus de six mois, un PEM clairement documenté, et un sommeil non réparateur. En plus, il faut au moins un des deux suivants : troubles cognitifs ou malaises en position debout. Ce cadre est plus simple à utiliser en consultation générale, mais il laisse de côté certains patients - notamment ceux dont les symptômes dominants sont neurologiques ou cardiaques.
Le critère international (ICC) est plus strict. Il considère le PEM comme le symptôme central et exige des troubles dans au moins quatre systèmes : neurologique, immunitaire, gastro-intestinal, génito-urinaire et métabolique. Il est plus précis, mais difficile à appliquer sans un suivi détaillé. Une étude de Stanford a montré que 18 % des patients répondant au ICC ne remplissaient pas les critères IOM.
Le critère CDC des années 90 est plus large. Il inclut huit symptômes possibles et demande d'en avoir au moins quatre. Il capture plus de patients, mais aussi plus de faux positifs. Une étude en 2019 a révélé que 32 % des personnes diagnostiquées selon ce critère avaient en réalité d'autres maladies, comme la fibromyalgie ou un trouble thyroïdien.
La vérité ? Aucun critère n'est parfait. Ce qui compte, c'est de reconnaître le PEM comme le cœur du diagnostic. Sans cela, on rate la maladie.

La preuve scientifique : c'est une maladie du corps, pas de l'esprit
Il y a encore dix ans, beaucoup de médecins pensaient que le ME/CFS était "dans la tête". Aujourd'hui, la science a changé d'avis.
Des IRM avancées ont révélé des anomalies structurelles dans le tronc cérébral et l'hippocampe - des zones cruciales pour la régulation de l'énergie, du sommeil et de la concentration. La connectivité entre ces régions est réduite, et cette réduction correspond directement à la gravité des symptômes (corrélation de 0,78).
Les analyses sanguines montrent une inflammation chronique : des cytokines comme l'IL-1β et le TNF-α sont augmentées de 40 % pendant les épisodes de PEM. Le système nerveux autonome est en panne : la variabilité de la fréquence cardiaque chute de 35 %, ce qui signifie que le corps ne régule plus correctement la pression artérielle ou la respiration.
Les muscles ne produisent plus assez d'énergie. Des tests de laboratoire montrent une baisse de 28 % de l'efficacité de production d'ATP - la molécule qui alimente nos cellules. Et après un effort, le lactate s'accumule deux fois plus lentement que chez les personnes en bonne santé. Cela explique pourquoi les patients se sentent "empoisonnés" après une simple marche.
Il n'y a pas de preuve claire d'inflammation du cerveau, mais les anomalies dans le métabolisme, l'immunité et le système nerveux sont suffisantes pour dire une chose : le ME/CFS est une maladie physique, pas psychologique.
Le pacing : la seule stratégie éprouvée pour survivre
Les traitements médicamenteux sont rares. Les thérapies comme l'exercice progressif (GET) ont été abandonnées après des études montrant qu'elles aggravaient les symptômes chez 37 % des patients. La seule approche validée par la science, c'est le pacing - ou gestion de l'énergie.
Cela ne veut pas dire se reposer tout le temps. Cela veut dire apprendre à vivre dans votre "enveloppe énergétique". C'est votre limite quotidienne de dépense, au-delà de laquelle vous vous effondrez.
Comment faire ?
- Commencez par réduire vos activités à 50-60 % de ce que vous pensiez pouvoir faire. Oui, c'est peu. Mais c'est nécessaire.
- Utilisez des applications comme "Fatigue Tracker" pour noter chaque activité et son impact sur vos symptômes.
- Adoptez la "théorie des cuillères" : chaque tâche (se laver, travailler, parler au téléphone) coûte une "cuillère". La plupart des patients ont entre 12 et 18 cuillères par jour - contre 24-30 pour une personne en bonne santé.
- Surveillez votre fréquence cardiaque. Si elle dépasse 120-130 battements par minute pendant une activité, vous êtes en train de dépasser votre seuil anaérobie. Un moniteur cardiaque simple peut réduire les crises de PEM de 45 %.
Le plus dur ? Le cycle "boom-bust". Vous vous sentez un peu mieux, vous faites trop, et vous vous effondrez pendant des jours. Cela arrive à 89 % des nouveaux patients. Il faut 3 à 4 mois de discipline pour apprendre à connaître votre limite.
Les patients qui suivent un programme de pacing dans des cliniques spécialisées comme le Bateman Horne Center rapportent une amélioration de 30 % de leurs symptômes en six mois. Ce n'est pas une guérison. Mais c'est une vie possible.
La réalité du diagnostic : un parcours du combattant
En moyenne, les patients mettent 5,2 ans pour recevoir un diagnostic. 63 % ont consulté cinq médecins ou plus. 82 % ont entendu : "C'est dans ta tête." 76 % ont été ignorés parce que leur médecin ne connaissait pas le PEM.
Les femmes sont 3,6 fois plus touchées que les hommes. Pourquoi ? Peut-être parce que leurs symptômes sont plus souvent attribués au stress ou à l'anxiété. Les hommes, eux, sont souvent diagnostiqués plus tard, car ils minimisent leur douleur.
Les patients qui réussissent sont ceux qui deviennent des experts de leur propre corps. Ils apportent des journaux de symptômes, des données de fréquence cardiaque, des articles scientifiques. Ils parlent avec des mots précis : "J'ai eu un PEM après avoir fait la vaisselle." Pas "Je suis fatigué."
Que dit la recherche aujourd'hui ?
Les choses bougent. En 2023, le NIH a alloué 15,2 millions de dollars à la recherche sur le ME/CFS - une hausse de 27 % en trois ans. Le FDA a reconnu le PEM mesuré par un test d'exercice cardiaque comme critère principal pour les essais cliniques. Des essais sur des médicaments comme l'Ampligen montrent des améliorations de 35 % chez certains patients.
Les futures pistes ? La flore intestinale. Une étude de 5,2 millions de dollars lancée en 2024 va tester si des probiotiques spécifiques peuvent réduire les symptômes. Une autre étude européenne explore comment reprogrammer le métabolisme énergétique des cellules.
Le message est clair : nous ne sommes plus dans l'ère de l'ignorance. Nous sommes dans l'ère de la preuve. Le ME/CFS est une maladie réelle. Et la gestion par le pacing n'est pas une option. C'est une nécessité médicale.
Guy COURTIEU
11 03 26 / 16:51Je viens de finir l’article et je suis juste… wow 😮
Je pensais que c’était juste de la fatigue, mais là, c’est une révolution. Le PEM, c’est comme si ton corps avait un fuseur qui saute à chaque fois que tu fais un effort. Je ne savais pas que c’était mesurable. C’est fou.
Floriane Jacqueneau
13 03 26 / 00:09Je suis médecin en région parisienne, et je peux dire que j’ai vu des dizaines de cas mal diagnostiqués. Ce qui me frappe, c’est que le PEM n’est pas pris au sérieux parce qu’il n’est pas visible à l’œil nu. Mais les données scientifiques sont là : baisse de l’ATP, anomalies du tronc cérébral, inflammation chronique. C’est une maladie organique, pas une dépression. Et pourtant, on continue à renvoyer les patients chez le psychologue…
Quentin Tridon
14 03 26 / 05:21Oh la la, encore un article scientifique qui veut nous faire croire que c’est une maladie « réelle »… 😒
Je veux bien croire aux IRM et aux cytokines, mais tu sais quoi ? Les gens qui disent qu’ils sont « épuisés après avoir fait la vaisselle », c’est souvent ceux qui passent leur journée sur Reddit à discuter de ME/CFS au lieu de bouger un peu. Le pacing, c’est juste une excuse pour rester couché. Et puis, pourquoi on n’entend jamais parler de guérisons ? Parce qu’il n’y en a pas. C’est juste un label moderne pour la paresse.
Juliette Forlini
15 03 26 / 22:00Je ne crois pas un mot de tout ça. Les laboratoires, les NIH, les FDA… tout ça est contrôlé par Big Pharma. Ils veulent que tu restes dépendant des moniteurs cardiaques et des applications de suivi. La vraie cause ? Les ondes 5G. Elles perturbent ton métabolisme énergétique. Les études ? Falsifiées. Les chercheurs ? Corrompus. J’ai lu un blog d’un ancien scientifique du CERN qui a démissionné en disant que le ME/CFS était un piège pour vendre des traitements inutiles. Et tu sais quoi ? Il avait raison.
Guillaume Schleret
16 03 26 / 15:48Je suis un proche de quelqu’un atteint de ME/CFS, et ton article m’a aidé à comprendre. Merci. J’ai arrêté de dire « tu devrais juste te forcer un peu ». Maintenant, je lui laisse ses cuillères. Et je ne lui demande plus de faire quoi que ce soit. C’est juste… respect. ❤️
Jean-Baptiste Chauvin
16 03 26 / 17:38Je suis tombé sur cet article par hasard, et j’ai pas pu m’arrêter. J’ai un pote qui a ça, et il m’a dit un jour « j’ai eu un PEM après avoir ouvert une boîte de conserve ». J’ai rigolé… jusqu’à ce que je lise ça. Maintenant je comprends. Les gens pensent que c’est de la paresse, mais c’est comme si son corps était en mode économie d’énergie… et qu’il avait oublié comment recharger. 🤯
Jacqueline Pedraza
18 03 26 / 01:40Je suis une survivante du ME/CFS depuis 12 ans. J’ai essayé le GET. J’ai failli mourir. J’ai appris le pacing. J’ai perdu des amis. J’ai perdu mon travail. Mais aujourd’hui, je vis. Pas comme avant. Mais je vis. Si tu es nouveau, écoute : ne t’écoutes pas. Écoute ton corps. Même si tu te sens « bien » un jour, c’est un piège. Le PEM vient toujours. Et oui, c’est dur. Mais tu n’es pas seul. On est là. 💪
Beau Mirsky
19 03 26 / 12:36Le pacing… oui, c’est bien… mais attention : il y a des abus. Beaucoup de patients, surtout les jeunes, utilisent ça comme une excuse pour ne rien faire. Et puis, 12 cuillères par jour ? C’est ridicule. Moi, je fais du vélo, du travail à temps plein, et je cuisine tous les soirs… et je n’ai jamais eu ça. Donc, soit c’est psychologique, soit c’est un problème de discipline. Il faut arrêter de tout médicaliser. Le corps humain est fait pour résister. Pas pour se coucher à 10h du matin parce qu’on a trop parlé.
Thibaut De Jaegher
20 03 26 / 22:28Je suis français. Et en France, on a toujours refusé de reconnaître cette maladie. Pourquoi ? Parce que ça mettrait en cause le système de santé. On préfère dire « c’est de la dépression » - c’est plus simple, moins cher. Et puis, on a des médecins qui disent que c’est une « maladie américaine ». C’est faux. On a des milliers de cas ici. Et on les ignore. C’est honteux. Et vous, les médecins, vous faites quoi ? Rien. Juste attendre que les patients meurent de fatigue. C’est un génocide silencieux.
Louise jensen
22 03 26 / 13:08Le pacing ? C’est du marketing de l’épuisement. On vend des applications, des moniteurs, des livres. Les patients deviennent des consommateurs de leur propre souffrance. Et les chercheurs ? Ils veulent des financements. Les ONG ? Elles veulent des dons. La maladie ? Elle devient un business. Moi, je dis : arrêtez de tout analyser. Si tu es fatigué, repose-toi. Point. Pas besoin de 40 pages de données scientifiques pour comprendre qu’on ne peut pas tout faire. C’est la vie. Pas un projet de recherche.
Valentin Duricu
22 03 26 / 16:00Les études ? Faux. Les données ? Manipulées. Le PEM ? Une invention. J’ai lu l’article de 2019 sur les faux positifs. 32 % ? C’est la preuve que tout ça est un mirage. Et puis, pourquoi les gens qui ont ça ne font pas de sport ? Parce qu’ils sont faibles. Pas parce qu’ils sont malades. Le corps humain est fait pour bouger. Pas pour rester allongé. Stop aux excuses. Stop à la victimisation.
Kim Girard
24 03 26 / 06:22Je suis médecin. Et je peux vous dire une chose : quand un patient me dit « j’ai eu un PEM après avoir fait la vaisselle », je ne le regarde pas comme un fou. Je le regarde comme un survivant. Parce que derrière cette phrase, il y a des mois, des années, de silence. De mépris. De douleur. Ce n’est pas un symptôme. C’est un cri. Et si vous voulez vraiment aider, arrêtez de discuter de la science. Écoutez. Juste… écoutez.
Julie Ernacio
25 03 26 / 11:19Le ME/CFS… c’est la maladie de l’âme moderne. On a brisé le lien entre l’effort et la récompense. On nous a dit de tout faire, de tout réussir, de tout performer. Et quand le corps a dit non… on l’a appelé « fatigue chronique ». Mais c’est plus profond. C’est la révolte du corps contre la société. Le pacing n’est pas un traitement. C’est un acte de résistance. On refuse de se sacrifier pour un système qui ne nous voit pas. Et peut-être que c’est ça, la guérison : arrêter de vouloir plaire. Et commencer à exister.